Resistencia antibiótica en mascotas: ¿por qué es una amenaza?

Gracias a los avances en el campo de la medicina veterinaria, el bienestar animal ha logrado un desarrollo nunca antes imaginado. No obstante, amenazas como la resistencia antibiótica en mascotas pueden poner en riesgo parte de lo conseguido hasta el momento. Esto debido a la transmisión de superbacterias de perros y gatos a sus dueños.
Si bien el aumento de la capacidad de supervivencia de los microorganismos —frente a los efectos de los fármacos que antes podían afectarlos— es una problemática que perjudica en mayor medida a los seres humanos, diversos estudios han alertado sobre las implicaciones de este fenómeno en animales de compañía.
Si quieres conocer más acerca de las causas, implicaciones y riesgos de la resistencia antibiótica en mascotas, no te pierdas la información que te compartimos en el siguiente contenido.
El uso de antibióticos en la veterinaria
Desde su descubrimiento en 1928 por el médico Alexander Fleming, los antibióticos han salvado la vida de millones de personas alrededor del planeta. Por primera vez, un medicamento pudo combatir de manera efectiva las bacterias y microbios que provocaban enfermedades de diferente índole.
En el campo de la medicina veterinaria, los antibióticos fueron introducidos hace unos 70 años aproximadamente. A partir de entonces, gracias a estos compuestos se ha logrado prolongar la esperanza de vida de los animales de compañía.
Dada su acción bacteriostática y bactericida; es decir, que matan los microorganismos y además impiden su multiplicación, estos medicamentos se han utilizado con éxito en el tratamiento de patologías oculares, dérmicas, auditivas, respiratorias y urinarias.
Sin embargo, las bacterias se las han arreglado para burlar los efectos de los agentes antimicrobianos. Han desarrollado mutaciones genéticas que les permiten resistir las acciones de estas sustancias químicas sobre su integridad celular.

¿Qué es y cómo se genera la resistencia antibiótica?
En términos clínicos, este fenómeno se define como la capacidad que desarrolla una bacteria para resistir los efectos de un medicamento que antes si le afectaba. En esencia, los microorganismos evolucionan a un punto en que pueden sobrevivir y reproducirse a pesar de la exposición a un antibiótico al que previamente eran sensibles.
Esta habilidad se genera por cambios o mutaciones genéticas en el ADN de las bacterias; los cuales, además, pueden ser transferidos a las siguientes generaciones o a otras bacterias de diferente especie.
Aunque no se han establecido con claridad todos los elementos que intervienen en la resistencia antibiótica, sí que se han identificado ciertos factores de riesgo para que se presente. Entre ellos se pueden distinguir los siguientes:
- Sobreexposición a los antibióticos: independientemente de cuán efectivo sea un medicamento, rara vez o nunca podrá acabar con el 100 % de una colonia de bacterias. Por tal motivo, existirá por lo menos un microorganismo que sobreviva a su efecto. El riesgo radica en que este transmitirá su material genético a la descendencia, creando nuevos microorganismos resistentes al antibiótico.
- Suministrar agentes antimicrobianos a dosis no efectivas: en la práctica veterinaria es común que, por desconocimiento, se receten antibióticos a dosis inadecuadas. Es decir, por debajo del umbral de efectividad. Esta situación genera una mayor tasa de supervivencia bacteriana, las cuales además adquirirán una resistencia progresiva al fármaco.
- Utilizar antibióticos de amplio espectro: si bien este tipo de medicamentos actúan contra una amplia gama de bacterias de manera efectiva, su sobreuso puede derivar en una resistencia antibiótica por parte de diferentes agentes infecciosos.
La resistencia antibiótica en mascotas
Diversos estudios han identificado cepas de bacterias resistentes en animales de compañía como perros y gatos. Los datos de estas investigaciones han permitido determinar las variables asociadas a esta problemática.
Por ejemplo, un estudio compartido en la revista Veterinary Microbiology, detalló la presencia de las bacterias de la especie Staphylococcus intermedius resistentes a penicilinas, macrólidos, tetraciclinas y cloranfenicol en perros con pioderma.
De igual forma, un artículo de la revista Journal of the American Veterinary Medical Association, reportó el hallazgo de Escherichia coli resistente a las fluoroquinolonas en canes con infección urinaria.
Una investigación conducida en Colombia encontró Staphylococcus spp resistente a la ampicilina, cefalosporina, enrofloxacina y tetraciclina en perros y gatos. Asimismo, se han identificado otros agentes infecciosos como Klebsiella spp, Enterococcus spp, Pseudomonas aeruginosa y Staphylococcus aureus.
Entre los factores de riesgo para adquirir infecciones por bacterias resistentes en mascotas se encuentran los siguientes:
- Tiempos prolongados en hospitalización: generan una mayor exposición ante estos agentes.
- Enfermedades inmunosupresoras: patologías como el virus de la inmunodeficiencia felina producen una mayor susceptibilidad a adquirir este tipo de bacterias.
- Animales enfermos: la trasmisión de microorganismos resistentes puede darse por el contacto con mascotas infectadas.
- Alimentos a base de carne cruda: también conocidos como dietas BARF, hacen a las mascotas más propensas a portar bacterias resistentes a estos medicamentos.
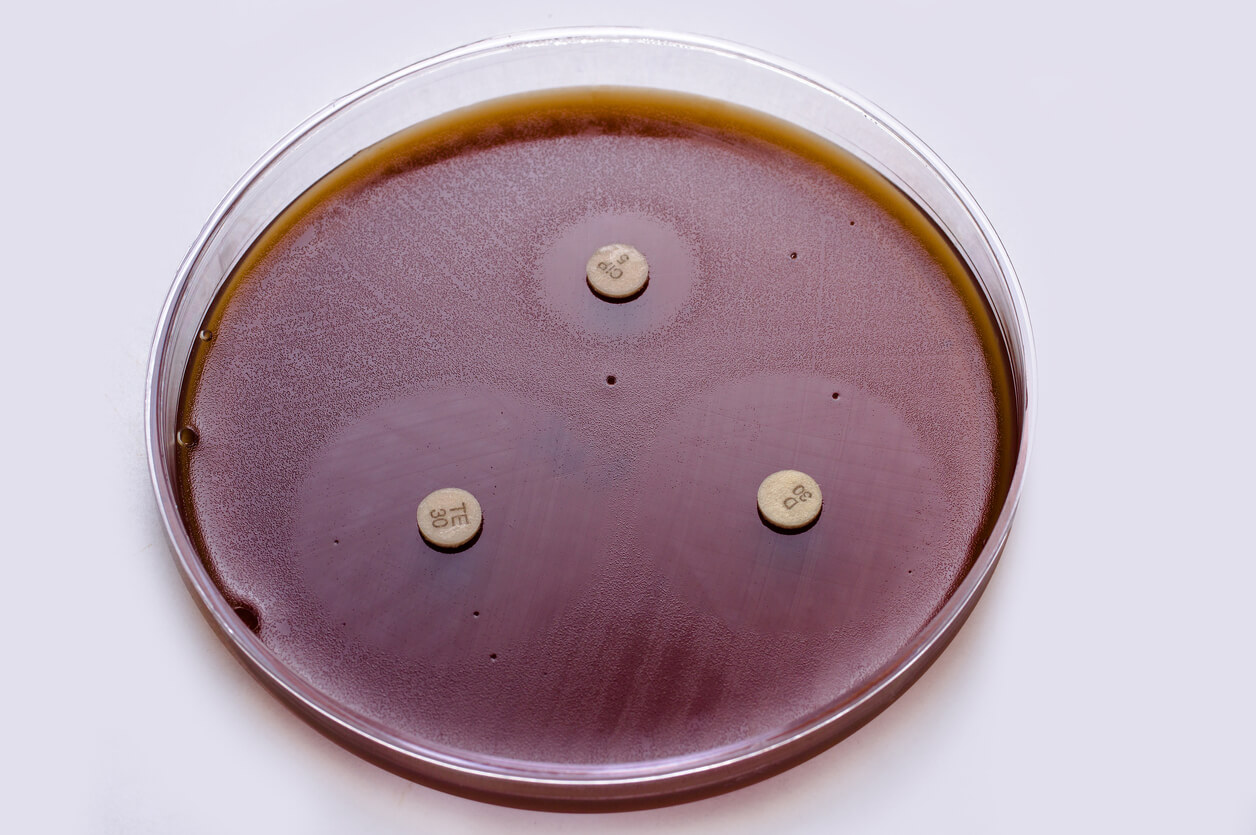
Implicaciones de esta problemática
La resistencia antibiótica es un desafío para los profesionales de la salud humana y animal, porque crea una serie de inconvenientes tanto para las mascotas como para sus responsables.
Por una parte, los tratamientos de este tipo de bacterias resultan más costosos. Esto debido a que los medicamentos que se requieren suelen ser más caros que los empleados en situaciones convencionales.
Los pacientes necesitan más visitas al veterinario para llevar un control estricto de su evolución. Además, son necesarias pruebas diagnósticas que evalúen la sensibilidad farmacológica de los microorganismos.
Por otro lado, las mascotas bajo estos tratamientos suelen manifestar más efectos adversos por la potencia de los medicamentos usados. A modo de ejemplo, un estudio publicado en la revista Veterinary Dermatology, en el que se evaluó el tratamiento de 216 perros con pioderma, reportó mayores reacciones adversas a nivel gastrointestinal en los canes bajo terapia contra bacterias resistentes.
El riesgo de la resistencia antibiótica en mascotas para sus responsables
De acuerdo con un artículo publicado en la revista Microorganisms, estos microorganismos tienen la capacidad de propagarse mediante el contacto humano-animal, provocando enfermedades zoonóticas.
Además, entre responsables y mascotas pueden transmitirse genes que desempeñan un papel fundamental en la resistencia bacteriana. Una investigación publicada en el Journal of Applied Microbiology identificó —mediante PCR— genes implicados en la resistencia bacteriana en muestras de heces fecales de perros y dueños.
De estos, una media de 3,3 eran compartidos entre los seres humanos y sus mascotas. Aunque la proporción es baja, los autores indican que la vigilancia sobre las bacterias resistentes en animales de compañía debe ser analizada de manera continua. Esto por el riesgo que representa esta situación para la salud pública.
¿Qué hacer ante este panorama?
Se estima que cerca del 50 % de los antibióticos recetados en seres humanos se prescriben de manera innecesaria o su manejo es inadecuado. En el área de la medicina veterinaria se cree que ocurre algo similar. De acuerdo a esto, los profesionales de la salud deben ser los primeros en responsabilizarse y tomar acciones para frenar el avance de las bacterias resistentes y multirresistentes.
Teniendo en cuenta que el ritmo en el que se descubren nuevos antibióticos ha disminuido de forma considerable, los veterinarios deben ser cada vez más selectivos a la hora de usar estos medicamentos en sus pacientes.

Desarrollar estrategias como el uso rutinario de antibiogramas para detectar la sensibilidad de una bacteria o asegurarse de manejar las dosis correctas en la frecuencia y tiempo indicado, debe ser la misión de cada uno de los profesionales implicados.
De hecho, la Asociación Americana de Medicina Veterinaria (AVMA), ha desarrollado una serie de herramientas prácticas que le permiten al veterinario tomar decisiones basadas en evidencias a la hora de instaurar el tratamiento de sus pacientes.
Los responsables deben evitar prácticas como la medicación empírica de sus mascotas. Además de llevar al día los esquemas de vacunación y desparasitación de sus perros o gatos. Por último, es importante recordar la necesidad de los chequeos constantes. Siempre es mejor prevenir que lamentar.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- American Veterinary Medical Association. Antimicrobial use and antimicrobial resistance pet owner FAQ. Consultado el 10 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance/antimicrobial-use-and-antimicrobial-resistance-pet-owner-faq
- American Veterinary Medical Association. Antimicrobial use and antimicrobial resistance. Consultado el 5 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance
- American Veterinary Medical Association. Antimicrobial use in veterinary practice. Consultado el 8 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance/antimicrobial-use-veterinary-practice
- Bryan, J., Frank, L. A., Rohrbach, B. W., Burgette, L. J., Cain, C. L., & Bemis, D. A. (2012). Treatment outcome of dogs with meticillin-resistant and meticillin-susceptible Staphylococcus pseudintermedius pyoderma. Veterinary Dermatology, 23(4), 361–e65. https://onlinelibrary.wiley.com/doi/10.1111/j.1365-3164.2012.01034.x
- Frey E. (2018). The role of companion animal veterinarians in one-health efforts to combat antimicrobial resistance. Journal of the American Veterinary Medical Association, 253(11), 1396–1404. https://avmajournals.avma.org/view/journals/javma/253/11/javma.253.11.1396.xml#ref8
- Gómez-Beltrán, D. A., Villar, D., López-Osorio, S., Ferguson, D., Monsalve, L. K., & Chaparro-Gutiérrez, J. J. (2020). Prevalence of Antimicrobial Resistance in Bacterial Isolates from Dogs and Cats in a Veterinary Diagnostic Laboratory in Colombia from 2016–2019. Veterinary Sciences, 7(4), 173. https://www.mdpi.com/2306-7381/7/4/173
- Guardabassi, L., Loeber, M. E., & Jacobson, A. (2004). Transmission of multiple antimicrobial-resistant Staphylococcus intermedius between dogs affected by deep pyoderma and their owners. Veterinary Microbiology, 98(1), 23–27. https://www.sciencedirect.com/science/article/abs/pii/S0378113503003584?via%3Dihub
- Hardefeldt, L. Y., Hur, B., Richards, S., Scarborough, R., Browning, G. F., Billman-Jacobe, H., Gilkerson, J. R., Ierardo, J., Awad, M., Chay, R., & Bailey, K. E. (2022). Antimicrobial stewardship in companion animal practice: an implementation trial in 135 general practice veterinary clinics. JAC-Antimicrobial Resistance, 4(1), dlac015. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8874133/
- Ogeer-Gyles, J., Mathews, K., Weese, J. S., Prescott, J. F., & Boerlin, P. (2006). Evaluation of catheter-associated urinary tract infections and multi-drug-resistant Escherichia coli isolates from the urine of dogs with indwelling urinary catheters. Journal of the American Veterinary Medical Association, 229(10), 1584–1590. https://avmajournals.avma.org/view/journals/javma/229/10/javma.229.10.1584.xml
- Rahman, M. T., Sobur, M. A., Islam, M. S., Ievy, S., Hossain, M. J., El Zowalaty, M. E., ... & Ashour, H. M. (2020). Zoonotic diseases: etiology, impact, and control. Microorganisms, 8(9), 1405. https://www.mdpi.com/2076-2607/8/9/1405
- Rumi, M. V., Nuske, E., Mas, J., Argüello, A., Gutkind, G., & Di Conza, J. (2021). Antimicrobial resistance in bacterial isolates from companion animals in Buenos Aires, Argentina: 2011-2017 retrospective study. Zoonoses and public health, 68(5), 516–526. https://onlinelibrary.wiley.com/doi/10.1111/zph.12842
- Røken, M., Forfang, K., Wasteson, Y., Haaland, A. H., Eiken, H. G., Hagen, S. B., & Bjelland, A. M. (2022). Antimicrobial resistance-Do we share more than companionship with our dogs?. Journal of Applied Microbiology, 133(2), 1027–1039. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9542740/
- Umber, J. K., & Bender, J. B. (2009). Pets and antimicrobial resistance. The Veterinary clinics of North America. Small animal practice, 39(2), 279–292. https://www.sciencedirect.com/science/article/abs/pii/S0195561608001939?via%3Dihub
- White, D., McDermott (2001). Emergence and Transfer of Antibacterial Resistance. Journal of Dairy Science, 84, e151-e155. https://www.sciencedirect.com/science/article/pii/S0022030201702093
- Yang, Y., Hu, X., Li, W., Li, L., Liao, X., & Xing, S. (2022). Abundance, diversity and diffusion of antibiotic resistance genes in cat feces and dog feces. Environmental pollution (Barking, Essex : 1987), 292(Pt A), 118364. https://linkinghub.elsevier.com/retrieve/pii/S0269-7491(21)01946-1
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.